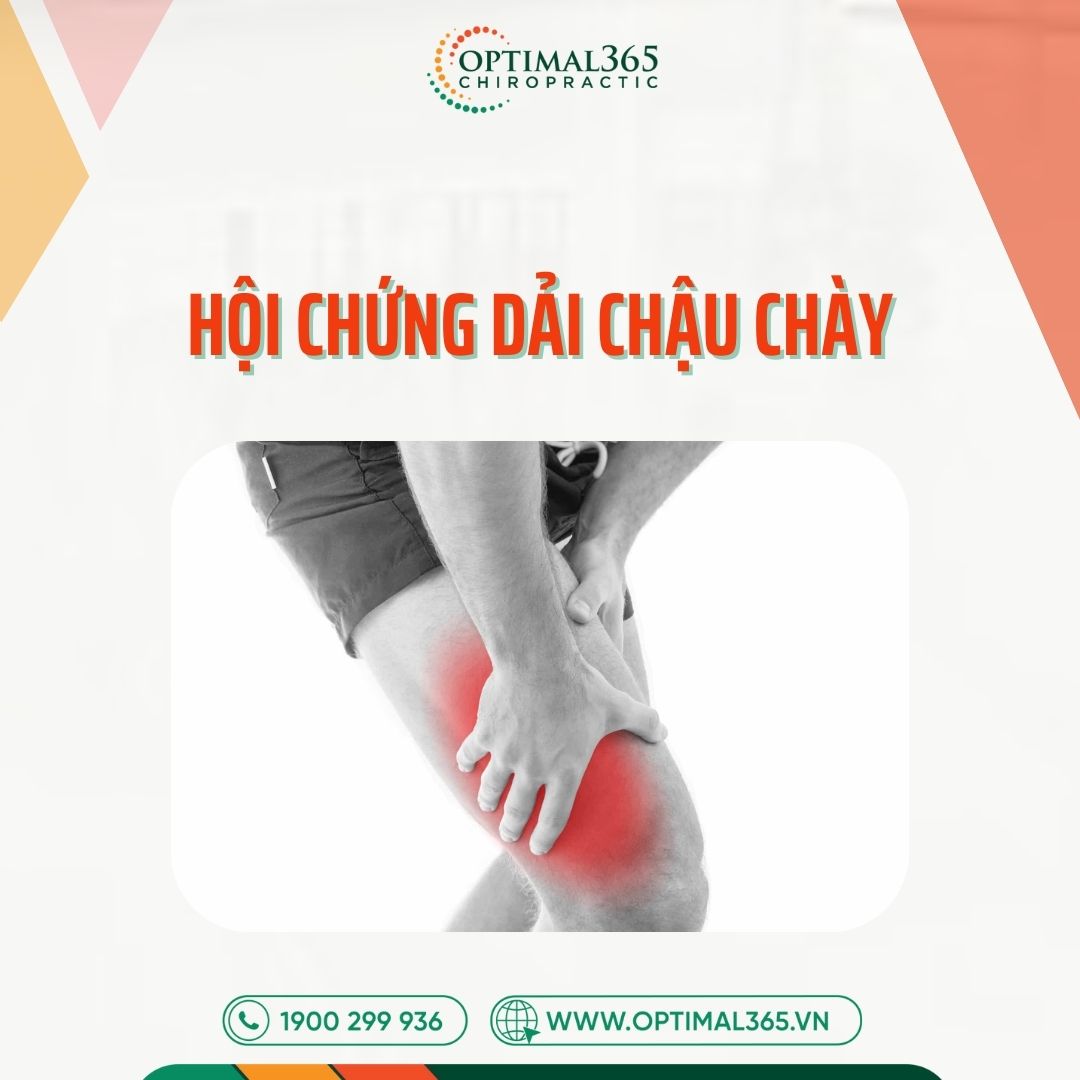
Hội chứng dải chậu chày (ITBS) là “cơn ác mộng” gây đau đầu gối bên ngoài hàng đầu ở người chạy bộ. Tình trạng này xảy ra khi dải mô liên kết từ háng xuống gối bị viêm do ma sát quá mức. Dù 90% trường hợp có thể hồi phục nhờ điều trị bảo tồn, việc phớt lờ các dấu hiệu sớm có thể dẫn đến biến chứng mãn tính, buộc vận động viên phải treo giày.
Hội chứng dải chậu chày (ITBS) là gì?
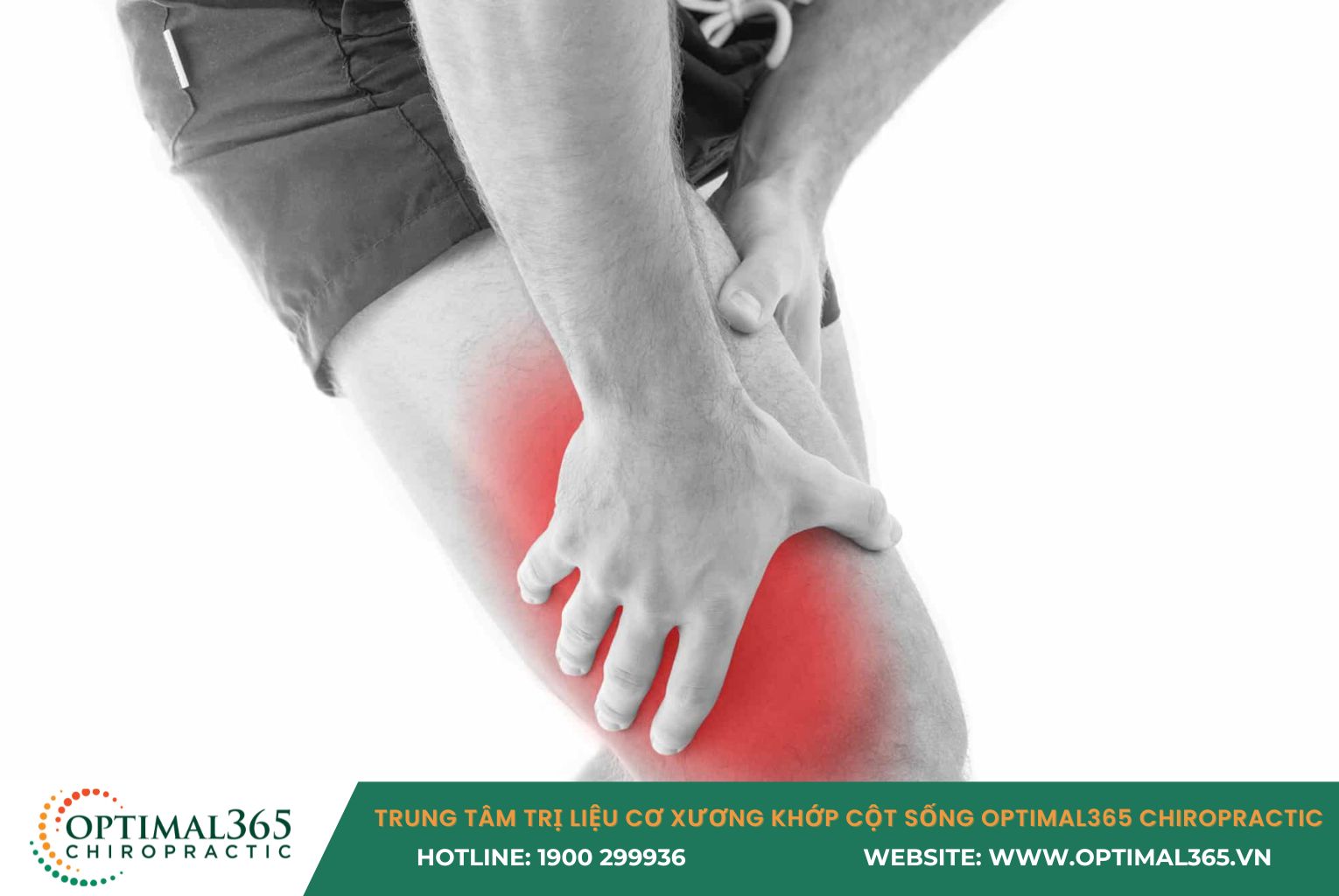
Hội chứng dải chậu chày (viết tắt là ITBS) là tình trạng viêm và kích ứng xảy ra ở dải mô liên kết dày chạy dọc từ phần bên ngoài khớp háng xuống phía dưới đầu gối. Đây không phải là một chấn thương thể thao cấp tính (xảy ra tức thì) mà là một dạng chấn thương do vận động quá tải, phát triển âm thầm qua thời gian do các chuyển động lặp đi lặp lại.
Theo thống kê y học thể thao, tình trạng này chiếm khoảng 12% tổng số các chấn thương liên quan đến chạy bộ và là nguyên nhân phổ biến thứ hai gây đau đầu gối ở vận động viên, chỉ đứng sau hội chứng đau đùi trước khớp gối.
8 nguyên nhân chính gây hội chứng dải chậu chày
Chạy bộ đường dài và quá tải đột ngột
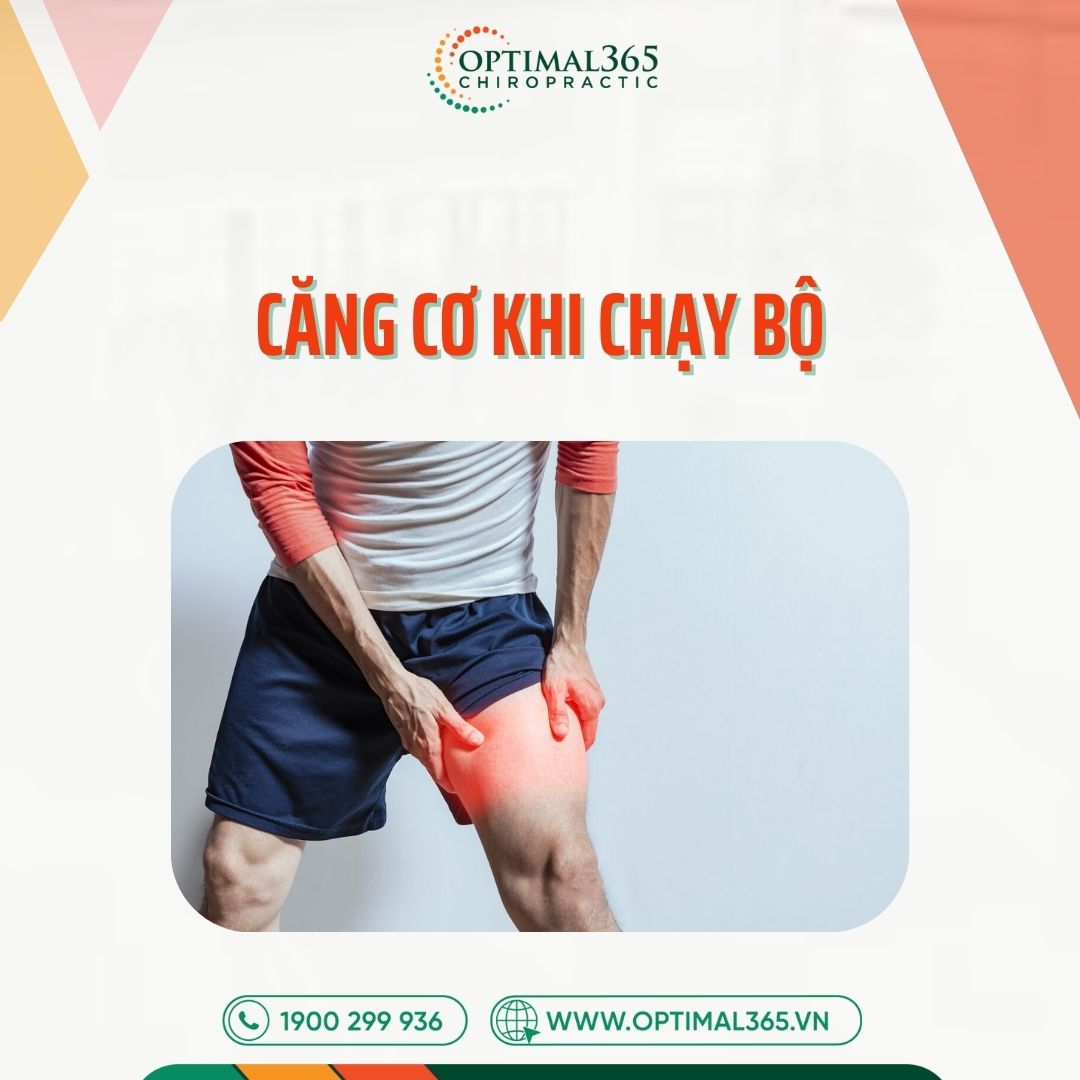
Tăng cường độ, quãng đường hoặc tần suất chạy bộ một cách nóng vội là “thủ phạm” số một. Khi cơ thể chưa kịp thích nghi với khối lượng vận động mới, dải chậu chày phải gánh chịu tải trọng vượt ngưỡng chịu đựng. Quy tắc ngón tay cái trong y học thể thao cảnh báo: tăng quãng đường chạy hơn 10% mỗi tuần sẽ làm tăng nguy cơ chấn thương gấp 2-3 lần.
Nhóm đối tượng dễ bị tổn thương nhất là các vận động viên đang ráo riết chuẩn bị cho giải Marathon (giai đoạn taper hoặc chạy dài cuối tuần) và những người mới bắt đầu chạy (newbie) do hệ cơ xương khớp chưa đủ độ lì lợm.
Yếu cơ mông và cơ vùng háng
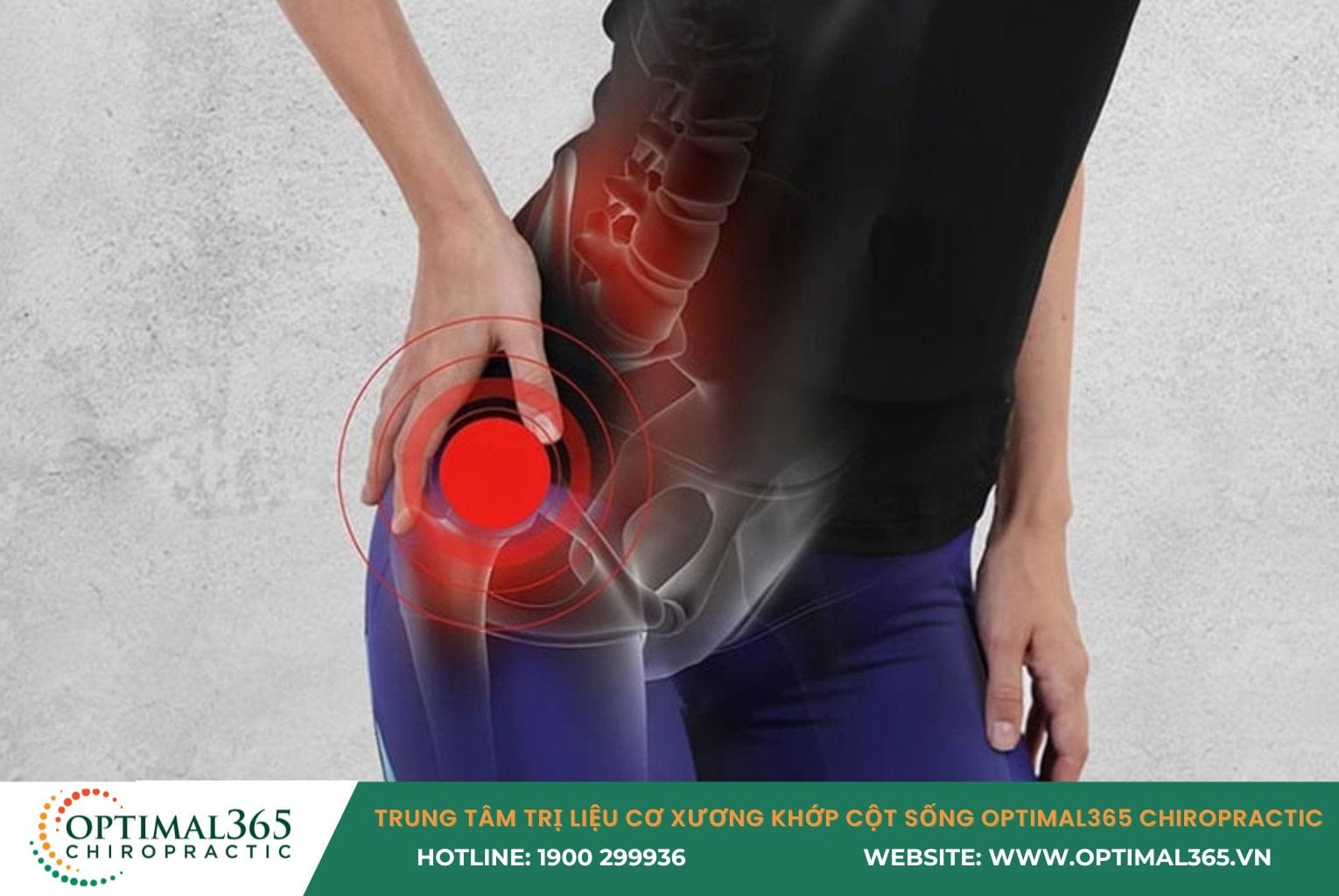
Cơ mông nhỡ và cơ mông bé đóng vai trò như “mỏ neo” giúp ổn định khớp háng và kiểm soát chuyển động của xương đùi. Khi các nhóm cơ này yếu, chúng không giữ được xương đùi ở vị trí chuẩn, khiến xương đùi xoay vào trong và hông bị “sệ” xuống (hiện tượng hip drop) mỗi khi chân chạm đất.
Hệ quả là dải chậu chày bị kéo căng quá mức như một sợi dây chun sắp đứt. Phụ nữ thường có nguy cơ cao hơn nam giới do cấu trúc khung chậu rộng hơn tự nhiên và góc Q (góc tạo bởi cơ tứ đầu và gân bánh chè) lớn hơn, tạo ra bất lợi về mặt cơ học.
Tư thế chạy bộ sai kỹ thuật
Kỹ thuật chạy (form chạy) ảnh hưởng trực tiếp đến cách lực tác động lên đầu gối.
- Sải chân quá dài: Khi cố vươn chân quá xa, gót chân chạm đất phía trước trọng tâm cơ thể, tạo ra lực hãm lớn và truyền chấn động ngược lên dải chậu chày.
- Chạy bắt chéo chân: Đây là lỗi phổ biến khi hai chân chạy có xu hướng dẫm vào đường trung tuyến ảo giữa cơ thể (giống dáng đi người mẫu). Kiểu chạy này làm hẹp khoảng cách giữa hai chân, tăng góc xoay trong của xương đùi và kéo căng dải chậu chày cực đại ở mỗi bước.
Địa hình chạy: Đường nghiêng và xuống dốc
Chạy trên đường có độ nghiêng một chiều (ví dụ: lề đường, bãi biển dốc) khiến hai chân chịu lực không đều. Chân ở phía thấp hơn sẽ bị kéo dài ra, làm thay đổi góc gập gối và háng, từ đó gây căng dải chậu chày.
Chạy xuống dốc (downhill) là “kẻ thù” của ITBS. Khi xuống dốc, đầu gối phải duy trì góc gập 20-30 độ lâu hơn để hãm tốc độ – đây lại chính là “vùng ma sát” nguy hiểm nhất. Lực va đập khi xuống dốc cũng tăng gấp 1.5-2 lần so với chạy đường bằng.
Giày thể thao cũ hoặc không phù hợp
Giày chạy bộ giống như lốp xe, chúng sẽ mất độ bám và độ đàn hồi sau khoảng 500-800km. Giày cũ mất khả năng giảm chấn và kiểm soát chuyển động lật bàn chân, dẫn đến chuỗi phản ứng dây chuyền tiêu cực lên ống đồng và dải chậu chày.
Ngoài ra, chọn sai loại giày cũng nguy hiểm:
- Người có bàn chân bẹt (lật trong quá mức) cần giày có hỗ trợ vòm (Stability/Motion Control).
- Người có vòm chân cao (lật ngoài) cần giày có đệm êm (Cushioning).
- Độ dốc gót-mũi (heel-to-toe drop) thay đổi đột ngột cũng có thể gây kích ứng.
Cấu trúc chân bất thường
- Chân vòng kiềng: Làm tăng khoảng cách giữa hai gối, kéo căng dải chậu chày bẩm sinh.
- Chân chữ X: Làm tăng áp lực đè nén lên mặt ngoài khớp gối.
- Chênh lệch chiều dài chân: Chỉ cần chênh lệch trên 1cm là đủ gây mất cân bằng sinh cơ học nghiêm trọng. Chân ngắn hơn thường phải chịu tải trọng lớn hơn, dễ dẫn đến viêm.
Bỏ qua khởi động và giãn cơ
Dải chậu chày là mô liên kết, kém linh hoạt hơn cơ bắp và rất nhạy cảm với nhiệt độ. Bỏ qua khởi động khiến dải chậu chày ở trạng thái “lạnh và cứng”, dễ bị tổn thương khi bị kéo giật đột ngột. Ngược lại, không giãn cơ sau tập khiến các mô tích tụ sự co cứng ngày này qua ngày khác.
Tiền sử bệnh lý khớp gối

Các vấn đề cũ như rách sụn chêm, tổn thương dây chằng hoặc thoái hóa khớp có thể làm thay đổi trục vận động của đầu gối. Khi khớp gối mất ổn định, dải chậu chày buộc phải làm việc vất vả hơn để bù đắp (vai trò dây chằng phụ), dẫn đến quá tải.
7 triệu chứng điển hình cần chú ý
- Đau nhói mặt ngoài đầu gối: Đây là dấu hiệu “kinh điển”. Cơn đau thường buốt, rát hoặc như kim châm tại đúng vị trí lồi cầu ngoài xương đùi. Bạn có thể dùng một ngón tay chỉ chính xác điểm đau.
- Cảm giác “bật” hoặc “trượt”: Người bệnh cảm thấy như có sợi dây bật tanh tách qua cục xương ở mặt ngoài gối khi gập duỗi, đôi khi kèm tiếng lạo xạo. Rõ nhất khi gối gập khoảng 30 độ.
- Đau tăng khi xuống dốc/cầu thang: Xuống cầu thang đau dữ dội hơn lên cầu thang. Đây là dấu hiệu quan trọng để phân biệt với các bệnh lý khác.
- Sưng nhẹ: Có thể thấy sưng nề nhẹ hoặc ấm nóng ở mặt ngoài gối, nhưng thường không sưng to như rách dây chằng.
- Đau lan tỏa: Cơn đau có thể lan dọc theo đùi lên hông hoặc xuống cẳng chân, do toàn bộ dải chậu chày bị căng.
- Đau có quy luật: Đau thường xuất hiện sau một quãng đường cố định (ví dụ cứ chạy đến km thứ 3 là đau) và tăng dần mức độ nếu cố chạy tiếp.
- Giảm biên độ vận động: Cảm giác cứng khớp gối, khó khăn khi ngồi xổm hoặc khoanh chân.
Khi nào cần gặp bác sĩ chuyên khoa?
Đừng chủ quan tự điều trị tại nhà nếu bạn gặp các dấu hiệu sau:
- Đau kèm sưng to nhanh chóng, đầu gối biến dạng.
- Nghe tiếng “rắc” lớn khi chấn thương.
- Sốt, da vùng gối đỏ tấy (dấu hiệu nhiễm trùng).
- Tê bì, mất cảm giác hoặc yếu chân đột ngột.
- Đau kéo dài trên 2 tuần dù đã nghỉ ngơi.
- Đau ảnh hưởng đến đi lại, sinh hoạt hàng ngày hoặc đau ngay cả khi nằm nghỉ.
4 phương pháp chẩn đoán chính xác hội chứng dải chậu chày
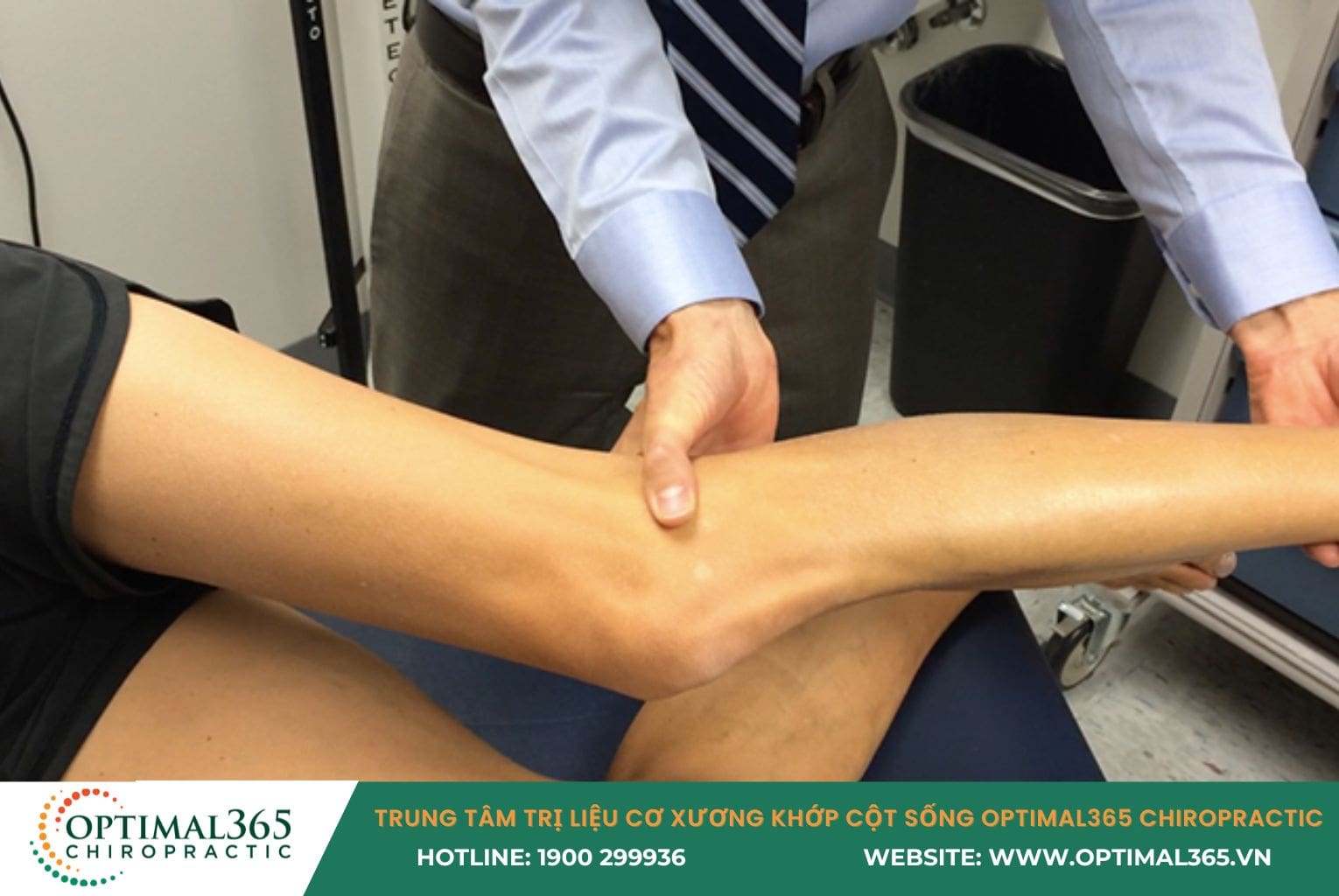
Để xác định chính xác ITBS và loại trừ các chấn thương khác, bác sĩ thường kết hợp giữa thăm khám thực tế và các nghiệm pháp chuyên biệt:
- Khám lâm sàng & Test cơ lực: Bác sĩ quan sát dáng đi, kiểm tra trục chân (vòng kiềng hay chữ X) và đánh giá sức mạnh cơ mông. Bước quan trọng nhất là sờ nắn tìm điểm đau chói (trigger point) đặc trưng ngay tại lồi cầu ngoài xương đùi.
- Nghiệm pháp Noble: Bác sĩ sẽ ấn ngón cái vào lồi cầu ngoài trong khi bệnh nhân duỗi gối từ 90 độ. Nếu cơn đau nhói xuất hiện tại góc gập 30 độ (thời điểm ma sát lớn nhất), kết quả là dương tính.
- Nghiệm pháp Ober: Dùng để kiểm tra độ co rút của dải chậu chày. Bệnh nhân nằm nghiêng, bác sĩ đưa chân trên ra sau và thả lỏng. Nếu chân không thể hạ xuống chạm giường mà vẫn “lơ lửng” trên không trung, chứng tỏ dải chậu chày đang bị căng cứng nghiêm trọng.
- Chẩn đoán hình ảnh: Hình ảnh MRI giúp loại trừ rách sụn chêm ngoài (triệu chứng rất giống ITBS), trong khi siêu âm có thể hiển thị rõ độ dày của dải chậu chày và dịch viêm quanh túi hoạt dịch.
5 phương pháp điều trị hiệu quả nhất
Điều trị ITBS là một quá trình cần sự kiên nhẫn. Dưới đây là 5 phương pháp từ bảo tồn đến can thiệp chuyên sâu, được sắp xếp theo trình tự ưu tiên áp dụng.
Nghỉ ngơi và điều chỉnh cường độ
Đây là bước quan trọng nhất quyết định 50% khả năng hồi phục.
- Nguyên tắc “Nghỉ ngơi chủ động”: Không có nghĩa là bạn phải nằm bất động. “Nghỉ ngơi chủ động” là ngừng hoàn toàn các hoạt động gây đau (như chạy bộ, leo núi) nhưng vẫn duy trì vận động nhẹ nhàng để giữ thể lực và giúp máu lưu thông nuôi dưỡng mô.
- Quy tắc vàng: “Hết đau không có nghĩa là đã khỏi”. Dải chậu chày cần thời gian để tái cấu trúc mô sợi. Quay lại tập quá sớm khi chỉ mới vừa dứt cơn đau là nguyên nhân hàng đầu gây tái phát mãn tính.
- Thời gian nghỉ: Tùy mức độ, nhẹ thì 1-2 tuần, trung bình 3-4 tuần, ca nặng mãn tính cần 6-8 tuần.
Các hoạt động thay thế an toàn: Trong thời gian “treo giày”, bạn có thể chuyển sang:
- Bơi lội: Tốt nhất vì không chịu lực va đập (tránh kiểu bơi ếch vì động tác đạp chân có thể gây căng dải chậu chày).
- Đạp xe: Chọn đường bằng phẳng, chỉnh yên xe cao phù hợp để gối không gập quá sâu.
- Chèo thuyền hoặc đi bộ nhẹ: Trên mặt phẳng, cự ly ngắn.
Khi nào được chạy lại? Chỉ quay lại khi bạn đạt 3 không: Không đau khi đi bộ/leo cầu thang, không đau khi ấn vào khớp gối, và thực hiện bài tập cơ mông không đau. Bắt đầu lại với 50% khối lượng cũ và tuân thủ nguyên tắc tăng không quá 10% mỗi tuần.
Thuốc giảm đau & Kháng viêm (NSAIDs)
Sử dụng thuốc nhằm mục đích cắt đứt vòng xoắn bệnh lý “Đau – Co cứng – Viêm”.
- Thuốc uống (Ibuprofen, Naproxen): Giúp giảm viêm và đau cấp tính.
- Lưu ý: Chỉ dùng ngắn hạn (7-10 ngày) sau khi ăn no để tránh hại dạ dày. Không lạm dụng thuốc để “chạy lướt” qua chấn thương vì thuốc làm mất tín hiệu cảnh báo của cơ thể và có thể ức chế quá trình phục hồi gân tự nhiên.
- Tiêm Corticosteroid (Cân nhắc kỹ):
- Chỉ định cho các ca đau dữ dội, kéo dài trên 6 tuần mà không đáp ứng với thuốc uống.
- Cảnh báo: Tiêm steroid giúp giảm đau thần tốc nhưng là “con dao hai lưỡi”. Tiêm nhiều lần làm yếu cấu trúc gân, tăng nguy cơ đứt gân và teo da. Đây là giải pháp tình thế, không giải quyết gốc rễ vấn đề.
Vật lý trị liệu & Phục hồi chức năng (Cốt lõi)

Đây là phương pháp điều trị gốc rễ giúp ngăn ngừa tái phát, phù hợp với triết lý “Khỏe đẹp bền vững từ bên trong” mà Optimal365 Chiropractic luôn theo đuổi:
- Nắn chỉnh Chiropractic: Tại Optimal365, các bác sĩ Chiropractic được đào tạo tại Mỹ sẽ thực hiện nắn chỉnh sai lệch xương chậu và cột sống, giúp cân bằng lại trục cơ thể, từ đó giảm áp lực căng kéo lên dải chậu chày một cách tự nhiên.
- Giải phóng cơ: Kỹ thuật viên sẽ tác động lực để phá vỡ các mô sẹo kết dính.
- Các liệu pháp công nghệ cao: Sử dụng sóng xung kích (Shockwave) và Laser thế hệ mới tại phòng khám giúp kích thích cơ thể tự chữa lành, rút ngắn thời gian hồi phục đáng kể.
Sử dụng băng Tape và Nẹp hỗ trợ
Đây là các công cụ hỗ trợ giúp bạn vận động dễ dàng hơn trong giai đoạn hồi phục, nhưng không thay thế được việc nghỉ ngơi.
- Băng dán cơ (Kinesiology Tape): Dán một dải băng dọc theo dải chậu chày giúp nâng nhẹ lớp da, tăng không gian dưới da để máu lưu thông và cải thiện cảm giác bản thể (giúp não bộ điều chỉnh khớp gối tốt hơn).
- Đai nẹp IT Band (IT Band Strap):
- Một vòng đai nhỏ quấn quanh đùi, ngay phía trên đầu gối khoảng 3-5cm.
- Cơ chế: Tạo áp lực nén nhẹ lên dải chậu chày, thay đổi góc tiếp xúc và giảm lực ma sát trượt qua lồi cầu xương.
- Sử dụng: Đeo khi đi lại nhiều hoặc khi bắt đầu tập chạy nhẹ trở lại. Không đeo quá chặt gây tê chân.
Phẫu thuật
Phẫu thuật rất hiếm khi cần thiết đối với ITBS (dưới 5-10% trường hợp).
- Chỉ định: Khi bệnh nhân đã điều trị bảo tồn tích cực (nghỉ ngơi, vật lý trị liệu, thuốc) trong 6-12 tháng mà vẫn đau, ảnh hưởng nghiêm trọng đến sinh hoạt.
- Phương pháp:
- Nội soi (phổ biến): Bác sĩ rạch vết nhỏ, đưa camera vào và cắt bỏ một phần nhỏ dải chậu chày hình tam giác hoặc hình chữ Z tại vị trí ma sát để giải phóng áp lực. Có thể kết hợp cắt bỏ túi hoạt dịch viêm.
- Mổ mở: Dành cho ca phức tạp cần can thiệp lớn.
- Hồi phục: Sau mổ nội soi cần 3-6 tháng tập phục hồi chức năng để quay lại thể thao đỉnh cao. Tỷ lệ thành công khoảng 75-90%, nhưng nếu không sửa dáng chạy và tập cơ mông, bệnh vẫn có thể tái phát sau mổ.
Phòng ngừa: 7 “lớp khiên” bảo vệ cho vận động viên
- Khởi động kỹ: Dành 10-15 phút khởi động động (nâng cao đùi, gót chạm mông, lăng chân) để làm nóng dải chậu chày trước khi chạy.
- Quy tắc 10%: Không bao giờ tăng quá 10% tổng quãng đường chạy mỗi tuần.
- Thay giày định kỳ: Theo dõi số km của giày (tracklog trên app) và thay mới khi đạt 600-800km.
- Đảo chiều chạy: Nếu chạy trong sân vận động hoặc đường dốc một chiều, hãy thường xuyên đổi chiều chạy để cân bằng tải trọng hai chân.
- Tập bổ trợ (Strength Training): Đây là yếu tố quan trọng nhất. Hãy tập các bài:
- Clamshell (Vỏ sò): Tăng sức mạnh cơ mông.
- Side Plank: Củng cố cơ hông và cơ lõi.
- Single-leg Squat: Cải thiện độ ổn định của trục chân.
- Giãn cơ sau tập (Cool-down): Thực hiện các bài giãn cơ tĩnh cho vùng đùi ngoài, mông và háng sau khi chạy.
- Lắng nghe cơ thể: Nếu thấy đau nhói mặt ngoài gối, hãy dừng lại ngay. Đừng cố gắng “chạy xuyên qua cơn đau” (run through pain).
Câu hỏi thường gặp (FAQ)
Hội chứng dải chậu chày bao lâu thì khỏi?
Trung bình mất 4-8 tuần để hồi phục hoàn toàn nếu điều trị đúng. Trường hợp nhẹ mới chớm bị có thể khỏi sau 2 tuần. Trường hợp mãn tính lờ đi lâu ngày có thể kéo dài 3-6 tháng.
Có nên tiếp tục chạy khi bị đau không?
Tuyệt đối KHÔNG. Chạy khi đang viêm sẽ làm tổn thương trầm trọng hơn, biến cơn đau cấp tính thành mãn tính khó chữa. Hãy chuyển sang bơi hoặc đạp xe.
Massage có giúp ích không?
Có, nhưng cần đúng cách. Massage giúp giãn cơ, tăng lưu thông máu. Tuy nhiên, tránh ấn mạnh trực tiếp vào chỗ đang sưng viêm tấy đỏ vì sẽ làm tổn thương thêm. Hãy massage các vùng cơ lân cận (đùi, mông).
Kết luận
Hội chứng dải chậu chày tuy không nguy hiểm đến tính mạng nhưng là rào cản lớn nhất cho đam mê chạy bộ. Chìa khóa vàng để chiến thắng chấn thương này không phải là thuốc giảm đau, mà là sự kiên nhẫn: Kiên nhẫn nghỉ ngơi, kiên nhẫn tập phục hồi cơ mông và kiên nhẫn tăng khối lượng vận động từ từ.
Nếu bạn đang gặp phải những cơn đau nhói bên hông đầu gối, hãy đến Optimal365 Chiropractic để được đội ngũ bác sĩ nước ngoài thăm khám và thiết kế lộ trình hồi phục cá nhân hóa. Chúng tôi cam kết mang lại giải pháp chăm sóc cơ xương khớp toàn diện, an toàn và không xâm lấn, giúp bạn sớm chinh phục những cung đường mới.
Nguồn tài liệu tham khảo tại đây:
1. https://my.clevelandclinic.org/health/diseases/21967-iliotibial-band-syndrome